顔面神経麻痺
Bell麻痺/ベル麻痺
Hunt症候群/ハント症候群
鍼灸治療&スーパーライザーは
重要な治療の1つ

はじめに
はじめまして、田中はり灸療院の遠藤彰宏です。
2010年に3代目の私たちがこの鍼灸院が引き継いで以降、鍼灸治療の専門領域を築く中で最初に特化させたのが顔面神経麻痺の鍼灸治療でした。
これまで多くの顔面神経麻痺の治療を行って来ましたが、2023年5月に「顔面神経麻痺の診療ガイドライン2023年度版」がリリースされ、2023年6月日本顔面神経学会、全日本鍼灸学会、新潟医療福祉大学鍼灸健康学科の粕谷大智先生、埼玉医科大学東洋医学外来の堀部豪先生で顔面神経麻痺の各講義に参加して、これまでの当院の考え方をよりガイドライン版にアップデートを行いました。
はり師・きゅう師の中で、日本顔面神経学会認定のリハビリ指導師は現在3名しかいませんが、そのうちの1人が粕谷大智先生、もう1人が堀部豪先生です。
顔面神経のガイドラインの鍼灸の視点での大きな変化は、「鍼灸の推奨度が上がった」こと。
これは、ガイドライン作成委員会の粕谷大智先生を中心として、顔面神経麻痺に対する鍼灸の評価につながっています。
ガイドラインでの推奨度は上がりましたが、一方で顔面神経麻痺に対する正しい知識、正しい情報を持っている鍼灸師が多いといえる状況ではありません。
「顔面神経麻痺に対して鍼灸がなぜ良いのか?」という質問に、それぞれの言葉で語る鍼灸師はいるでしょう。
しかし、「顔面神経麻痺の患者さんを医療全体としてどうやって支え、どうやって治療やリハビリを行なっていくのか」
「その上での当院の役割は、ここにあります」という『顔面神経麻痺を患者さんを中心とした医療として俯瞰し全体観で捉え、その上でそれぞれの医療と並走しながら患者さんの治療を行う』これができる鍼灸院は、九州では当院以外で出会ったことがありません。
過去には、他県から来院する患者さんに、その県ならこの鍼灸師を訪ねてみてくださいと近隣の鍼灸院を紹介していたのですが、
「電気の鍼をいまだに行っている」
「強いリハビリを指導してしまう」
ということを頻繁に耳にするようになり、なかなか顔面神経麻痺の治療をアップデートしていない鍼灸院の現実を知らされました。
九州各地から当院を目指して来院していただいている、この状況を決して良いとは考えていませんが、
あまりにも温度差があるため、覚悟を決めて当院で治療をお引き受けすることにしました。
当院では、医師による医療と並走しながらの鍼灸治療として、今の時点で何が患者さんに最適なのか。
それをご提案しながら治療を行なっていきたいと考えております。
顔面神経麻痺になり、何か現状の治療、回復に不安がありましたら一度ご相談ください。
このWEBでは、田中はり灸療院を受診する・しないに関わらず、まずは顔面神経麻痺についての情報をできる限りわかりやすくお伝えしたいと思います。
当院は現代医学の医学書を中心に、顔面神経麻痺に関する最新の医学情報を集めています。
もちろん鍼灸治療についても書いていきますので、お時間のある際にゆっくり読んでいただければと思います。
すでに慢性期に入り、顔面神経麻痺の病的共同運動でボトックス治療を検討されている方も当院へお電話いただき、遠藤までお問合せください。


当院で顔面神経麻痺を鍼灸治療を行なっている遠藤彰宏、竹永百華は、日本顔面神経学会主催の顔面神経学会への参加及び顔面神経麻痺リハビリテーション技術講習会認定試験を受け合格をしている2名です。
鍼灸による顔面神経麻痺の治療において信頼できる鍼灸院が少ないのであれば、信頼のおける鍼灸師に協力してもらうということで、
鹿児島や宮崎、熊本南部の方はぜひ鹿児島のはりきゅう院さくらさんを訪ねてみてください。
はりきゅう院さくらの田中隆一先生も、同じく顔面神経麻痺リハビリテーション技術講習会に参加され、合格している仲間です。
また昔から不妊鍼灸の会で一緒に勉強している仲間でもあります。九州南部にお住まいの方は田中先生にご相談ください。
発症して間のない急性期は
病院での治療が最優先
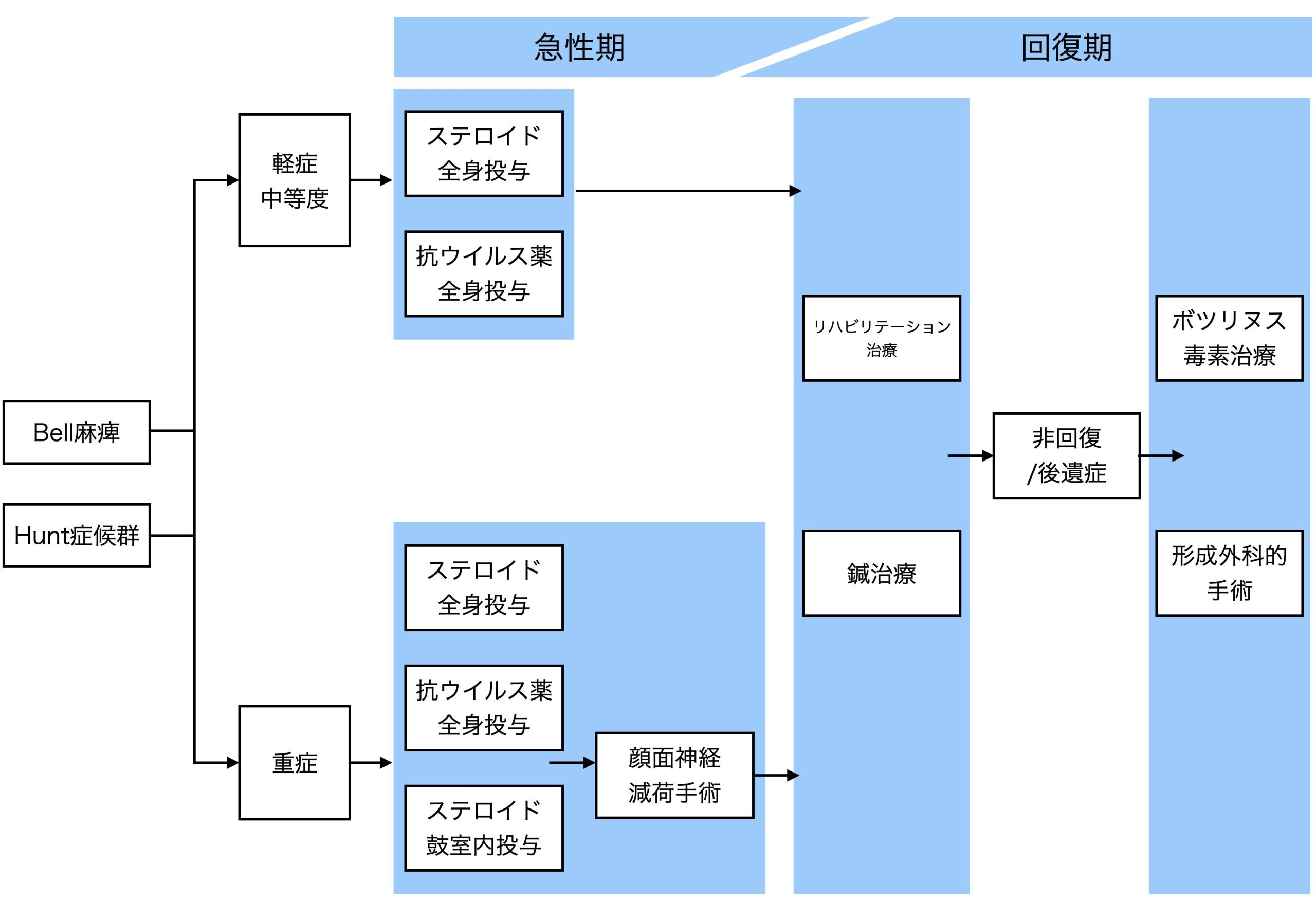
(顔面神経麻痺診療ガイドライン2023年版より作図)
顔面神経麻痺に限らずですが、鍼灸治療を求める方の中には健康志向、自然派志向という表現ができるかもしれませんが、
「できるだけ薬を飲まずに自然に治したい」、「ステロイド剤は服用したくない」と考える方がおられます。
ですが、急性の顔面神経麻痺というのは、発症後は速やかに病院で治療を開始する必要があります。
その理由としては、
1)顔面神経麻痺の原因を追究する(医師の仕事)
顔面神経麻痺になって、まずは「特定できる原因はあるか」「原因を特定できないベル麻痺なのか」を耳鼻科や神経内科の先生に診察・診断してもらう必要があります。
顔面神経麻痺を大きく分けると、中枢神経と呼ぶべき「脳」の問題なのか。それとも末梢神経「脳から出た枝」の神経の問題なのか。
「ここを見極めること」「その原因は何か?」
この『診断を行う』ところは医師の仕事ですので、是非、医師の診察を受けてください。
2)早期に炎症を抑える(医師のお仕事)
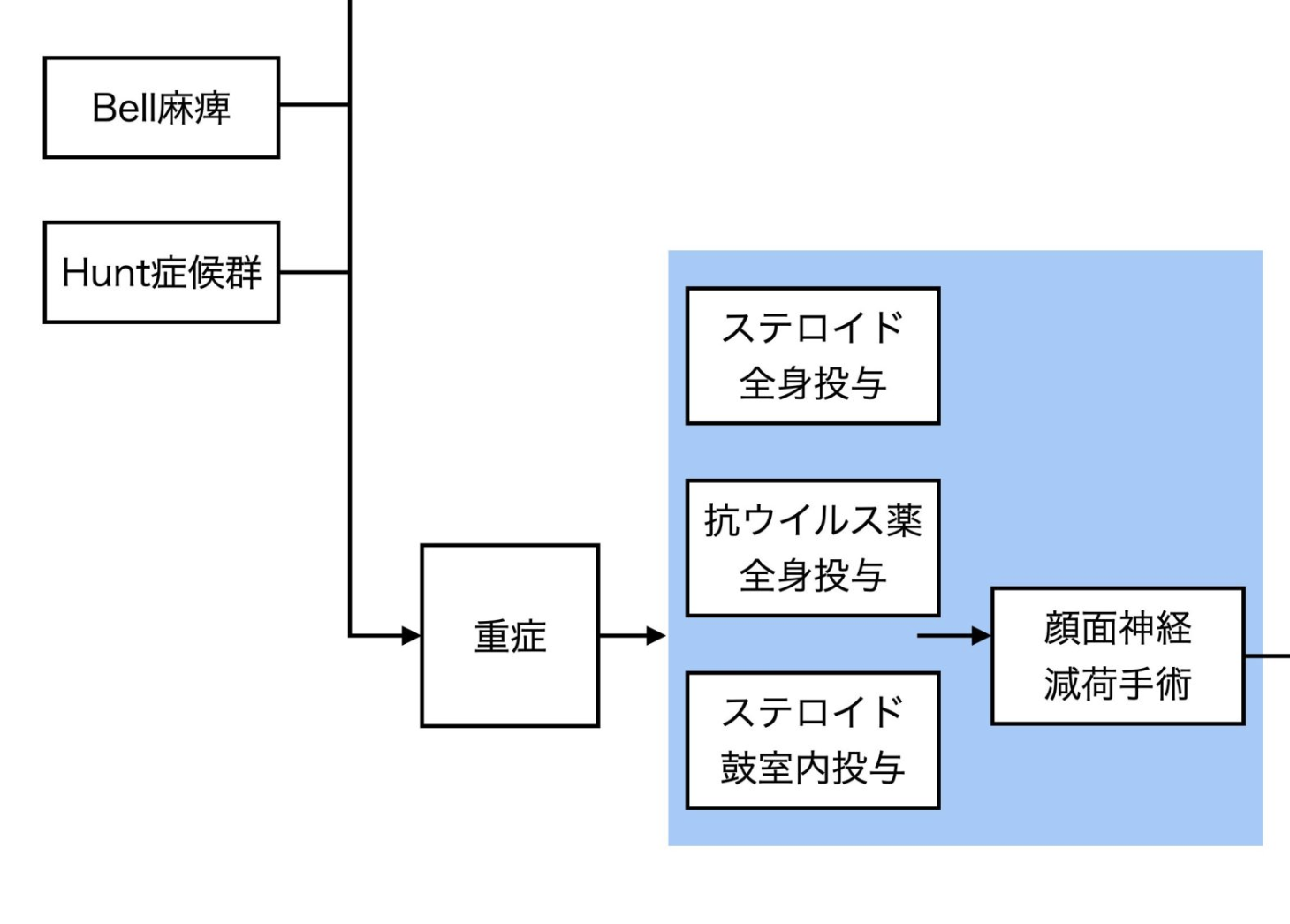
顔面神経麻痺の多くは『Bell麻痺』か『Hunt症候群』です。
この2つが約80%を占めています。
その際に起きているメカニズムは、側頭骨内の顔面神経管内での炎症によって栄養血管が圧迫され、顔面神経に栄養がいかず、麻痺が起こるというものです。
この炎症を速やかに鎮火させるためには、ステロイド剤や抗ウィルス薬の内服や点滴を病院の医師に処方してもらう必要があります。
炎症を「火事が起こっている」と考えると、この火事が起こっている状況では、最初の消火活動が大変重要なのです。
この初期消火活動だけを切り取った場合、鍼治療のみというのは薬と比較して劣っており、発症初期はとにかく薬が重要です。
妊娠中の方、糖尿病を患っている方など、理由があって薬が処方できないと判断されたケースでは、より早いタイミングでの鍼灸をご検討ください。
(ステロイドを処方する、しないという判断は医師である必要がありますので、自己判断はせずに必ず主治医と相談されてください)
その上で鍼灸院でできること
末梢性顔面神経麻痺の最新の治療の考え方
病院の診察は非常に短く、日頃の疑問を質問するような時間はなかなか限られてしまうかもしれません。
鍼灸治療は治療時間が長く平均1時間程の治療のため、色々なお話をしながら治療を行うことが可能です。
顔面神経麻痺や耳鼻科疾患(突発性難聴、耳鳴り、めまい)で当院に来院する方が多いため、これまでの治療経験や、その度に文献を調べ続けて得た知識、様々な角度からアドバイスが可能です。
| 従来の考え方 |
| 早く神経再生を促進する |
| 神経再生を促せば麻痺は回復する |
| 再生促進は支配筋の収縮であり、随意的な筋収縮が低周波通電による筋収縮が行われる |
| 後遺症が認められた時点から低周波などの強い筋収縮は避ける |
| 新しい考え方 |
| 神経再生を抑制する |
| 麻痺の治療目標は病的共同運動の予防軽減 |
| 神経断裂線維があると、筋収縮により断裂線維の再生も促され、内膜も断裂されているため迷入再生が生じ、表情筋の過誤再生が起こる |
| 柳原法10点以下、ENoG値40%以下の麻痺は発症初期より強い筋収縮を避ける |
病院を受診した上で、鍼灸院での治療が必要な理由は
1)病院での治療とは別な治療効果
顔面神経麻痺に対しての鍼治療は後方支援の要素を持ちながら継続的な回復を、神経再生を抑制させながら丁寧に行います。
その結果
2)顔面神経麻痺の後遺症を抑制する
※後遺症を抑制するという表現を使用していることについてですが、後遺症が出なかった方を何十症例と経験しながらも後遺症を0にできなかった方がいるため、抑制という言葉を使用しております。
鍼灸治療に限らず、現在の医療でも「病的共同運動を0に」は難しい。
今後起こるであろう病的共同運動をどう小さくするか、というのは非常に大切な治療目標だと考えています。
近年の顔面神経麻痺の際のリハビリの指導やマッサージの指導方法については、考え方が大きく変わってきています。
「早期回復」を目指すリハビリから、病的共同運動、拘縮予防という点にシフトされているのが近年の顔面神経麻痺に対するリハビリですので、
その点も丁寧にお伝えさせていただきます。
3)スーパーライザーを使用して、星状神経節照射で顔面部を含めた末梢の血液循環を増加させ、回復を促す
病院で行われている治療の一つに星状神経節ブロックがありますが、ブロック注射ではなく
安全に光を照射し効用を促すことを目的に開発されたのがスーパーライザーです。
整形外科、婦人科、神経内科、耳鼻科、皮膚科とあらゆる病院で活用されている治療機器を鍼灸と組み合わせることで、治療効果を狙っていきます。
急性顔面神経麻痺とは
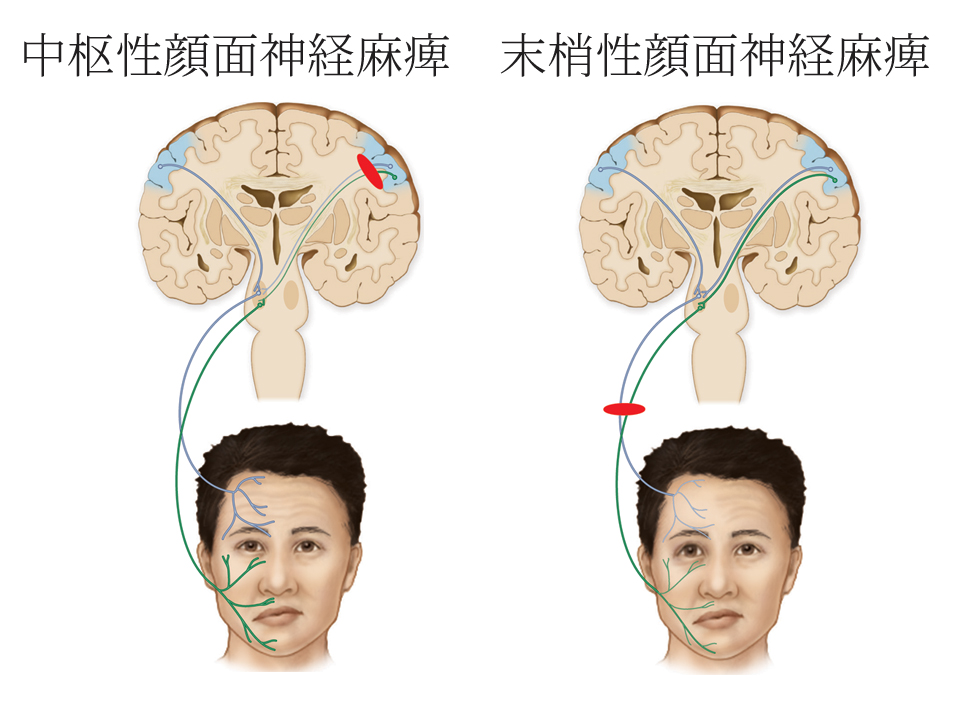
(左:中枢性顔面神経麻痺 右:末梢性顔面神経麻痺)
顔面神経麻痺は、大きく分類すると「中枢性顔面神経麻痺」「末梢性顔面神経麻痺」に分かれます。
中枢性顔面神経麻痺:「顔面神経麻痺の原因が脳内にある」
末梢性顔面神経麻痺:「顔面神経麻痺の原因が脳から出て、表情筋までの間のいずれかにある」
わかりやすく説明すれば、電車が遅延している状況で、
駅の中で問題がある場合が中枢性。次の目的地までの線路のいずれかで問題がある場合が末梢性という表現になります。
「中枢性顔面神経麻痺」
1.脳梗塞や脳出血といった脳血管障害が原因(全体の約4%)
2.顔面神経の麻痺以外に、手足の麻痺や、ろれつがまわらない(構語障害)などがある
3.CTやMRIでの検査の後、脳血管障害に対する処置が必要
4.末梢性の麻痺に比べて著名な麻痺ではない(額の皺を寄せることができる)
末梢の顔面神経麻痺より軽症に一件見えてしまう
5.ごく稀に、経過観察中に一度、回復傾向にあった麻痺が再び悪化してわかる(脳腫瘍による再圧迫等)
「末梢性顔面神経麻痺」の特徴(画像 右)
1.交通事故などの外傷によって発症
2.中耳炎、真珠腫など先に耳の症状を患い顔面神経麻痺がその後に起こる
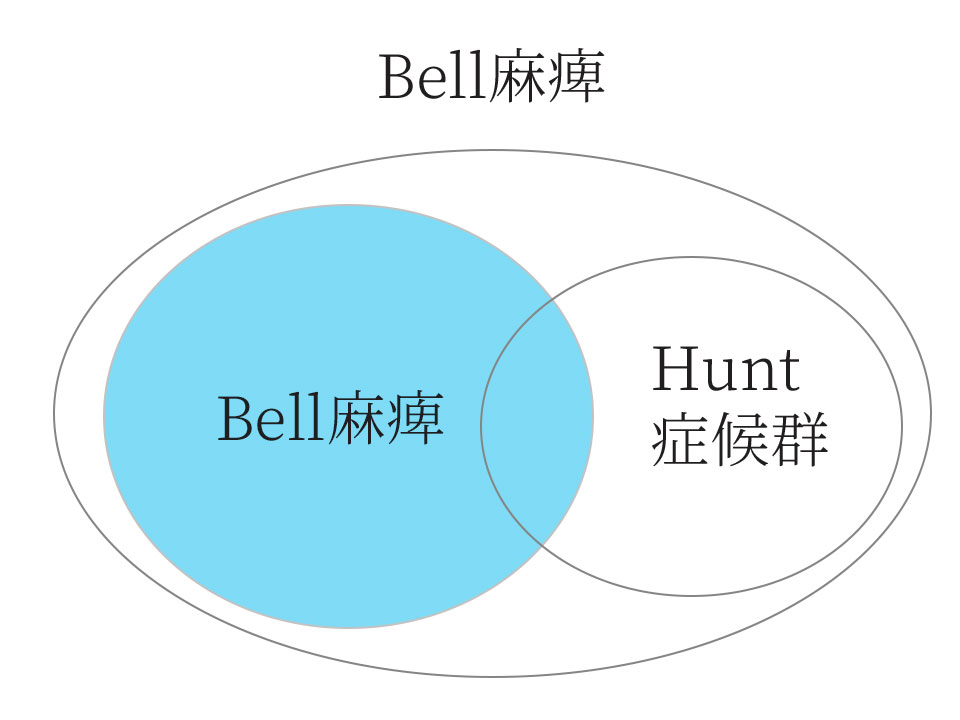
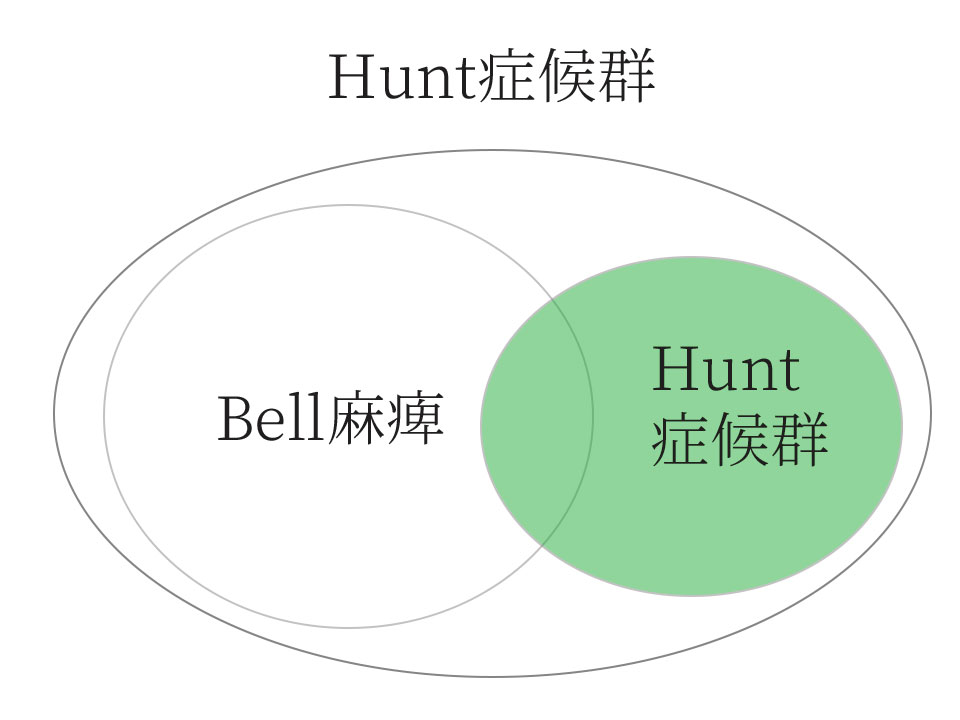
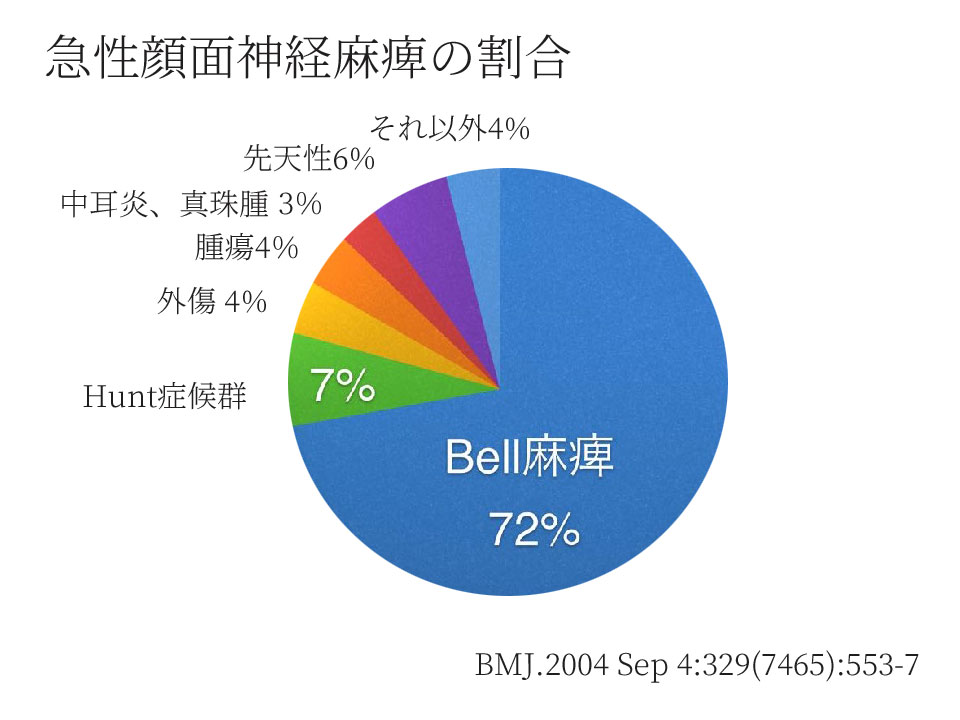 3.急性末梢性顔面神経麻痺の大半は、「Bell麻痺」「Hunt症候群」が占める
3.急性末梢性顔面神経麻痺の大半は、「Bell麻痺」「Hunt症候群」が占める
文献によりBell麻痺は58%、 Hunt症候群15%など、その割合は報告によって異なります。
顔面神経麻痺の診察について
「医療機関での顔面神経の診察の流れ」
「Bell麻痺」「Hunt症候群」が圧倒的に多い中で、まずは「中枢神経性の顔面神経麻痺がないか」(症状、随伴症状、MRI等)の確認が診察で行われ、何も原因となる特徴はない場合に末梢性顔面神経麻痺の「Bell麻痺」「Hunt症候群」という診断名がつきます。
Bell麻痺&Hunt症候群
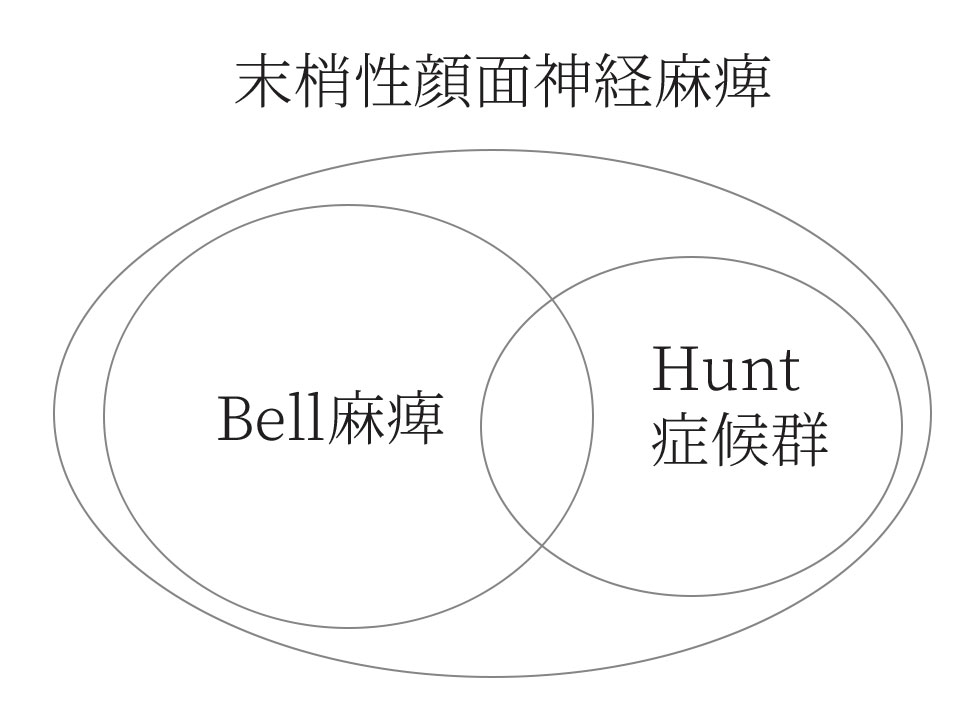
「末梢性顔面神経麻痺」のそのほとんどは「Bell麻痺」「Hunt症候群」が占めています。
※どれぐらいの割合で顔面神経麻痺が発症しているか
15~30/10万人(年)
〔Am Fam Physician.2007 Oct 1;76(7):997-1002〕
福岡市の人口160万人で考えると、毎年250-500人が発症していると推察される。
当院には福岡市外からの通院があるので、福岡県、九州地方と範囲を広げると、毎年もっと多くの方が発症していることがわかります。
Bell麻痺について
Bell麻痺のBellはイギリスの有名な解剖学者Sir Charles Bell(1774-1842)が由来。
現代のように薬が発達していない一昔前でも、完全回復する症例は多く報告されている。典型例は48時間以内に麻痺がピークをむかえ、7日間は増悪することもある。文献によっては、非典型例として2週間増悪という報告もあるが、非常に稀。未治療でも85%が3週間以内に改善傾向(71%完全回復,12%軽微,13%軽度,4%重度)残り15% 3-6ヶ月で改善傾向〔Acta Otolaryngol Suppl.2002;(549)4-30〕ということもあり、比較的予後が良い疾患として医学界では認識をされている。
Bell麻痺の特徴として、一度回復した麻痺が経過中に悪化をすることはない。
※短期間(半年以内)で再発した場合には、他の疾患を改めて精査する必要がある。
Hunt症候群について
 コロンビア大学神経内科教授James Ramsay Hunt(1872-1937)が1907年ウィルス性顔面神経麻痺の概念を提唱 VZV:水痘帯状疱疹ウイルスによる耳周辺の発疹を伴う顔面神経麻痺を「Hunt症候群」として現在にも名前が残っている。
コロンビア大学神経内科教授James Ramsay Hunt(1872-1937)が1907年ウィルス性顔面神経麻痺の概念を提唱 VZV:水痘帯状疱疹ウイルスによる耳周辺の発疹を伴う顔面神経麻痺を「Hunt症候群」として現在にも名前が残っている。Bell麻痺とHunt症候群の鑑別
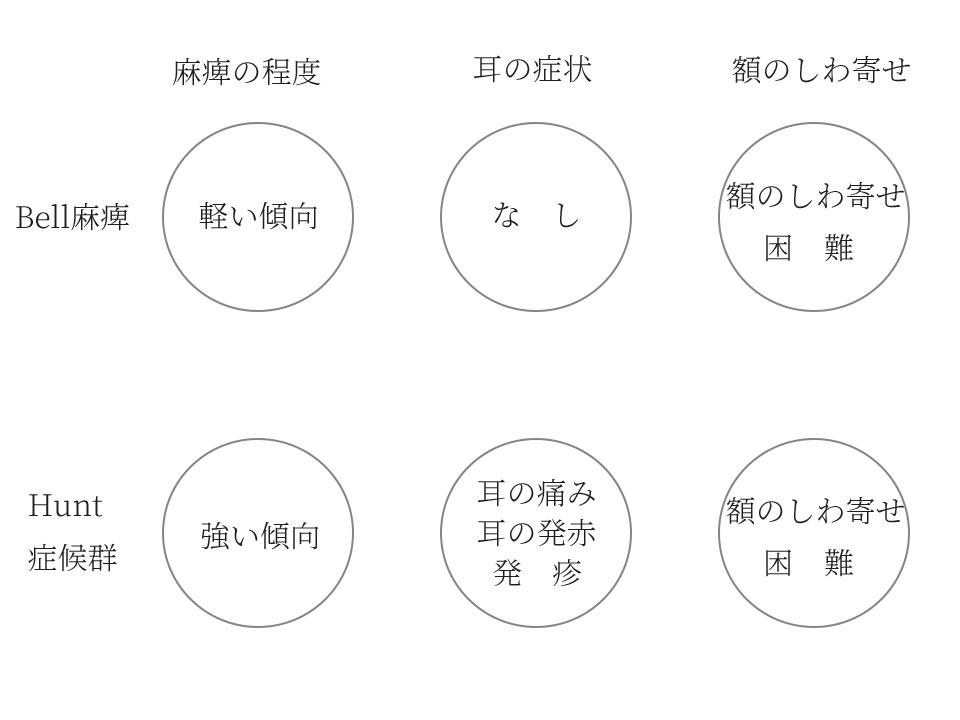
典型的な「Bell麻痺」であれば「麻痺の程度は比較的軽度、耳症状がない、額のしわ寄せが困難。」
典型的な「Hunt症候群」では、「麻痺の程度は比較的高度、耳症状あり、額のしわ寄せが困難。」
と一般の型でも判断がつくのが特徴的です。
臨床では、Bell麻痺の表情をしているが重症度が高く、回復が長引く方がいます。
次の項のウィルス説は、まだ詳細に判明しているところまではいきませんが、これまでのBell麻痺の回復の良好なものと、回復がゆっくりなものの正体が違うことの説明としては、非常に納得ができます。
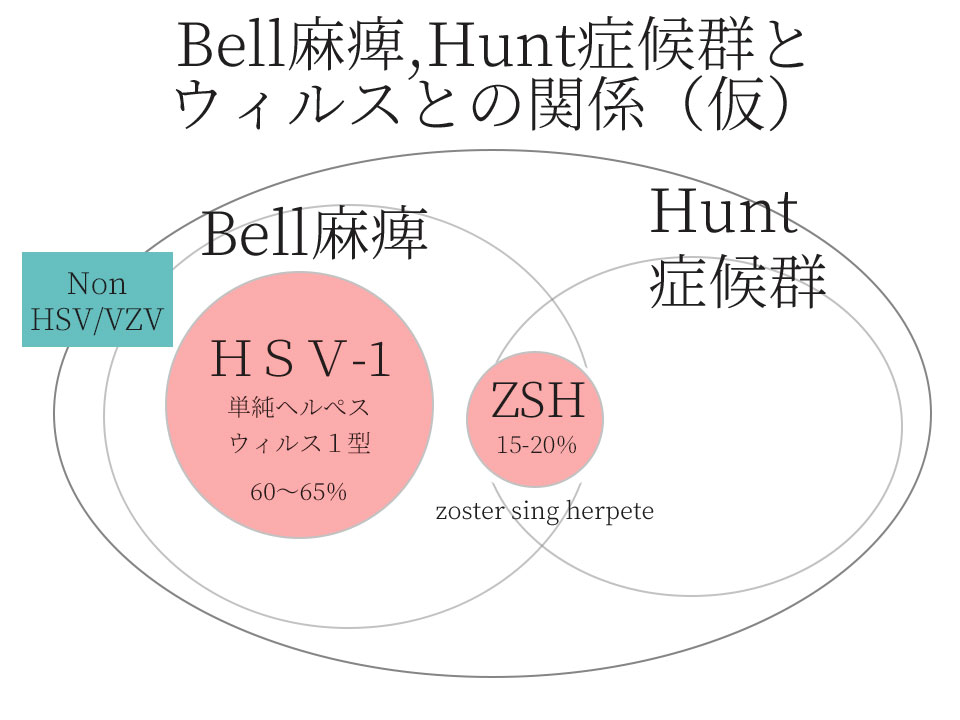
McCormickがBell麻痺の病因の一つとして単純ヘルペスウイルス(HSV-1:単純疱疹ウィルス)の関与を提唱。
その他に水痘帯状疱疹ウイルスの再活性化だが、疱疹を欠くZSH:zoster sine herpete(Hunt症候群の亜型)が存在する。
これにより末梢性顔面神経麻痺にウイルスが関与していない割合(NON HSV/VSV)が20~25%ぐらいではないかとする見解もある。
ウイルスの存在を証明するために抗体を測定するが、発症から1週間から10日間は抗体が検出されないため、従来の「Bell麻痺に」にはステロイドを処方する医師、またはウイルス説を考慮し、抗ウイルス薬を投与する医師に分かれている。
多くの末梢性顔面神経麻痺の診断は確定診断(絶対にこの病気と診断できる)は難しく、推定診断(この病気が予想される)という中で治療が行われているという点が、患者さんが考えている診断との大きな違いとして考えられる。
当院に来院される方の約7割は抗ウィルス薬(バルトレックス,バラシクロビル)を処方されており、年々抗ウィルス薬が処方されるケースが増えているようです。
末梢性顔面神経麻痺と解剖
神経の再生は1mm/日
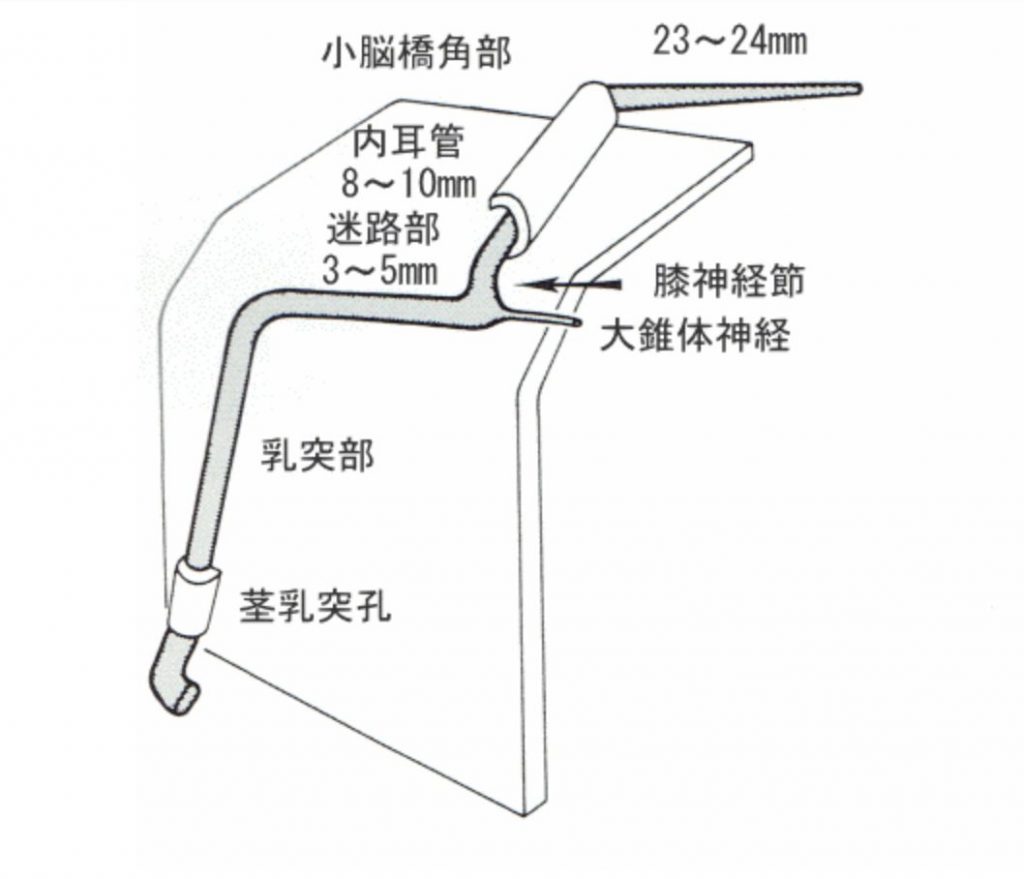
膝神経節から表情筋までは約90mmということが解剖学的に考えている長さです。
そのため、神経の再生は約90日は必要になってきます。
発症から回復に要する時間が単純に約90日ではないのは、発症→変性→回復という過程が必要であり、回復が始まるまでに最低でも発症から2週間が必要であることが、顔面神経麻痺の回復予測が単純ではないところです。
側頭骨内の顔面神経管は37mm程の長さで、2つの膝部を持つ複雑な走行をしている。
『May M:The Facial Nerve. P.36,Thieme Inc.New Tork,1986より改変転載』
人体最少の神経管 顔面神経管(側頭骨)
最も狭いところは 1mm もない
 さらに膝神経節部では直径はわずか1mm程という人体で最も細い神経管。
さらに膝神経節部では直径はわずか1mm程という人体で最も細い神経管。
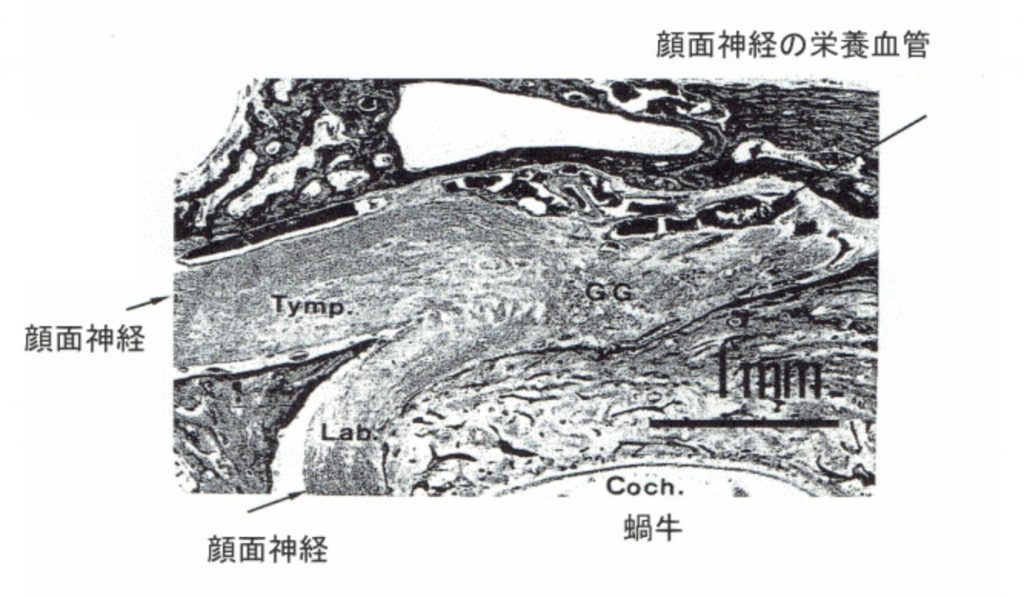
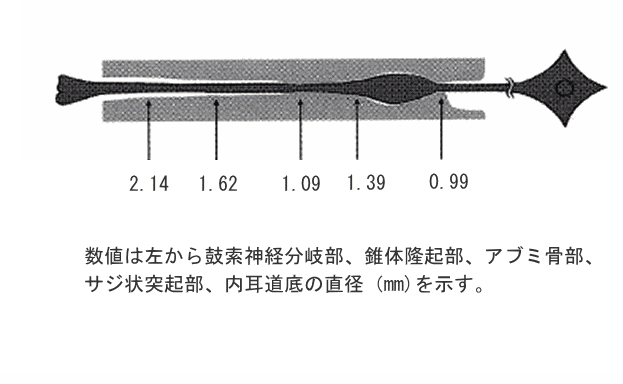
その狭い骨性空間でもっとも外側を栄養血管が走行している。
その栄養血管とともに神経が走行している。
『Ogawa A,Sando I :Spatial occupancy of vessels and facial canal.Ann Otol Rhinol Laryngol,91 :14-19,1982. より改変転載
この時、栄養血管が圧迫されることで、神経が栄養失調を起こす。
この細い管の中に約 4000 本の神経線維があり、その中の細い線維は副交感神経線維と考えられています。
細い管内で虚血・浮腫・神経絞扼という悪循環
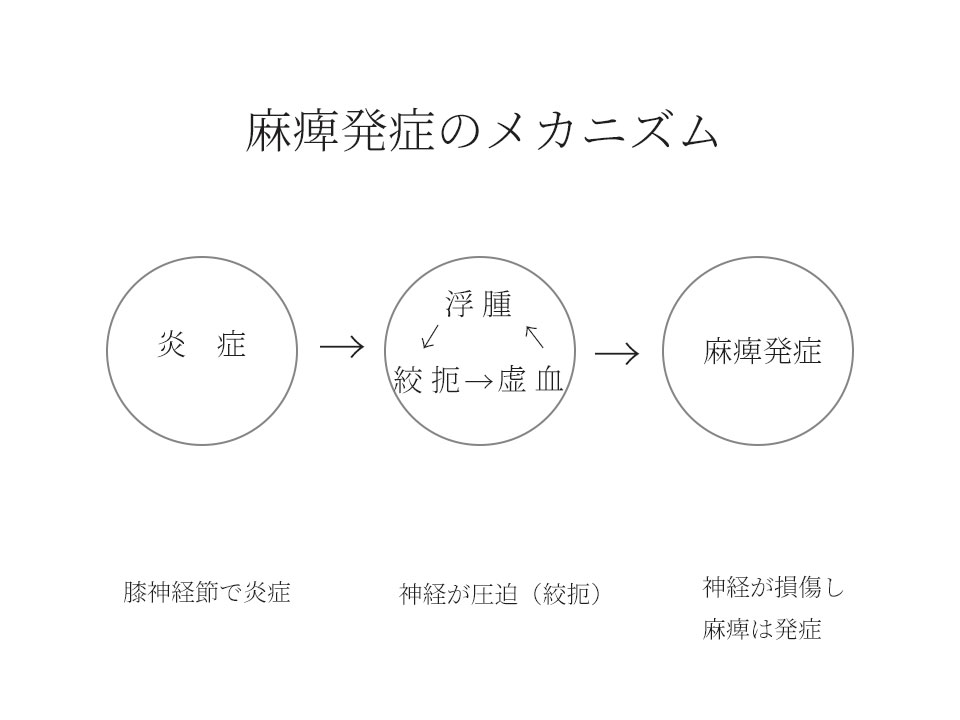
顔面神経管内で神経炎が生じる。この神経炎に引き続き、浮腫によって骨性空間では神経や栄養血管の圧迫性絞扼障害が生じる。
この時、神経炎の状態や炎症の強さによって圧迫の程度が変わる。
圧迫の強さによって、神経損傷、変性の程度が異なる。
栄養血管が圧迫され神経が栄養失調状態(虚血)になり、尚且つ浮腫は憎悪するという悪循環に陥るため、できる限り早期に病院で薬物療法(ステロイド、大量ステロイド、抗ウイルス薬)、重症度によっては入院による治療が必要です。
顔面神経管は円筒状の神経管のため、神経線維はほぼ均一の損傷となる。
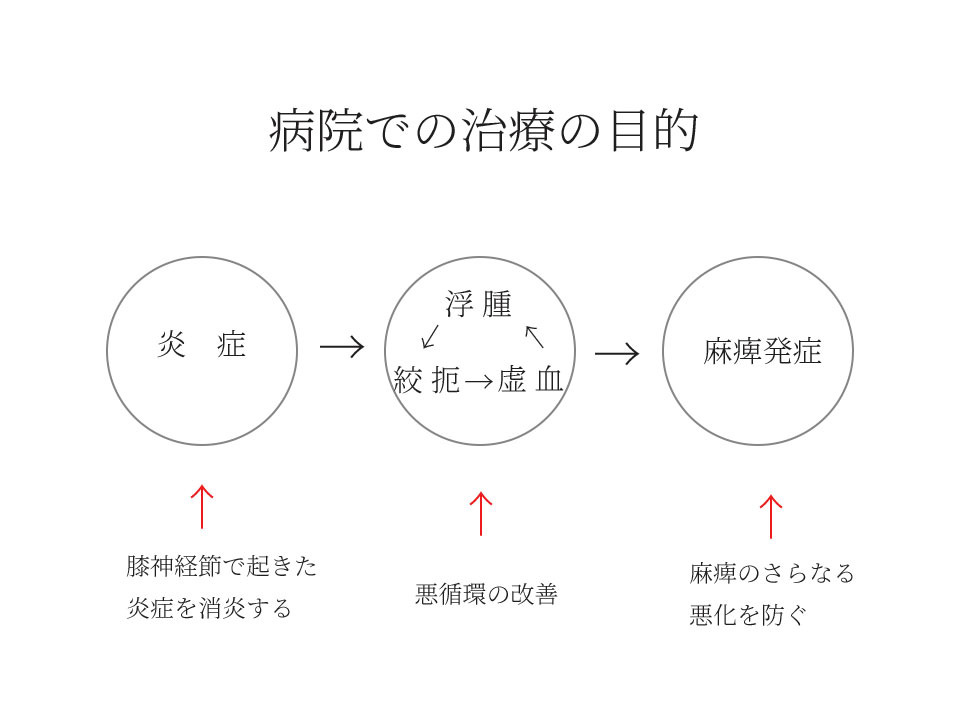
病院での治療は初期の炎症を抑えるという目的があるので、早期に治療を受けることが大切です。
年に数例、病院で治療を受けずに当院へ来院される方がいらっしゃいますが、治療の役割、目的が異なることをきちんとお伝えしております。
※妊娠中や、糖尿病の方は主治医の先生に相談いただき投薬治療を受ける必要がありますので、主治医の先生にご相談の上で耳鼻科や神経内科を受診してください
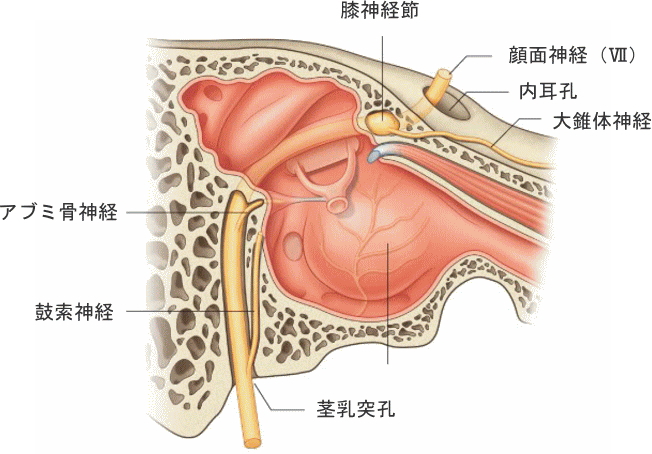
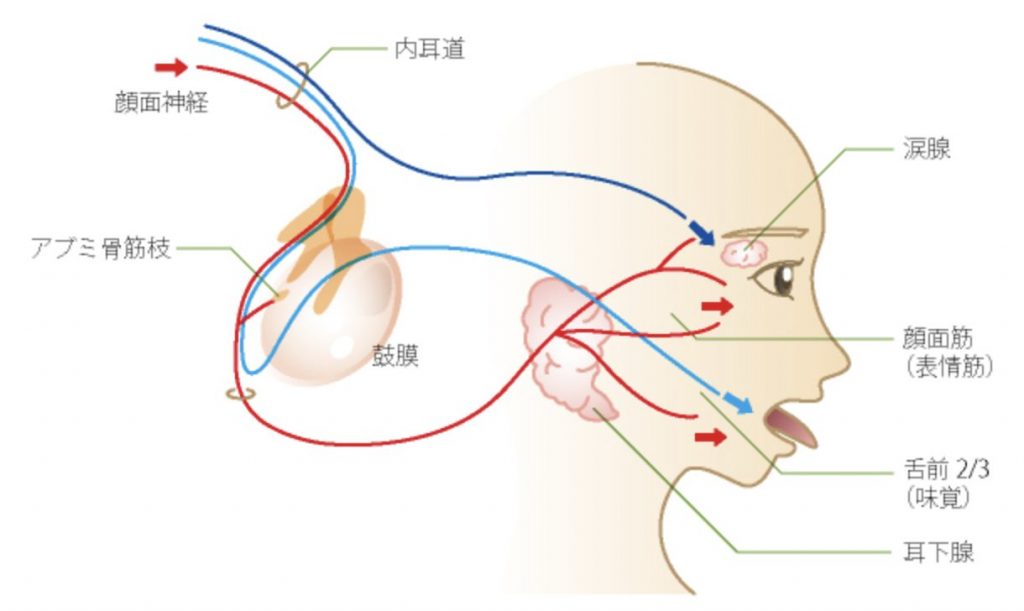
表情を動かす以外も多彩な顔面神経
顔面神経は、表情筋を動かすという運動神経以外に、
「涙を分泌する」大錐体神経
「鼓膜の緊張を保つ」アブミ骨神経
「唾液の分泌」「舌の感覚を司っている」鼓策神経
「嚥下を促す」茎突舌骨筋枝、二腹筋枝
これらの働きが顔面神経の働きによるため「顔の表情が動かない」以外に顔面部で様々な症状を呈します。
顔の筋肉を動かす顔面神経
顔の感覚を支配する三叉神経
23個の筋肉がそれぞれ協力して働くことで、表情が豊かになります。
これは、あたり前のように動いていますが、麻痺が起きるとその日常の自然な凄さを実感します。
ちなみに顔面神経麻痺には、名前もついていない細かい筋肉も存在しているため、便宜上23個というのがとても面白いところでもあります。
膝神経節から、表情筋まではおよそ90mm
1mm/日のスピードで神経軸索は再生していきます。
余談ですが、顔面神経麻痺になっても目を開くことはできる。
これって不思議ではないでしょうか?
この目を見開く動作は、動眼神経という神経の役割です。
もしかしたら、何か緊急事態が起こった際に、顔が麻痺しても避難する事ができるように、目だけは別の神経に役割を分けたのかもしれません。
顔面神経麻痺の評価と重症度
顔面神経麻痺の患者さんにとって最も大切のは、この項目なのかもしれません。
「私の麻痺って治るのだろうか」「治るとするなら、いつ治るのか」が知りたいと思います。
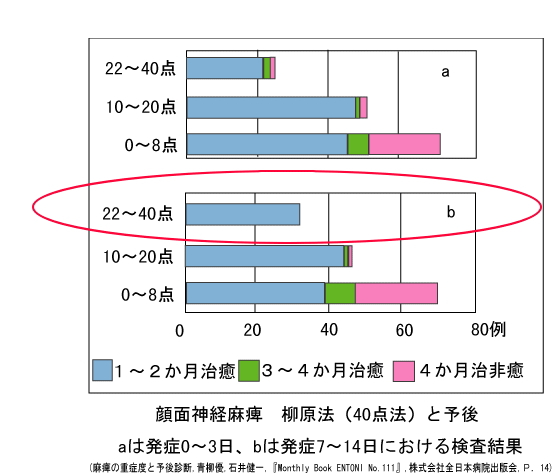
顔面神経麻痺の評価法(柳原法)
顔面神経麻痺の評価方法としては、柳原法、House-Brackmann法、Sunnybrook法などがある。
日本国内では、柳原法40法が最も広く使われており、海外の論文を書く際に他の方法を併記するというのが一般的であり、患者さんに「どんな検査をしましたか?」とお尋ねすると、柳原法を受けている方に多く遭遇する。まず、ここでは簡単に柳原法について紹介します。
 柳原法は、上記1~10の各項目4点で項目の合計が40点という評価方法で、初診時の評価および経過観察を行い35以上を治癒として評価します。
柳原法は、上記1~10の各項目4点で項目の合計が40点という評価方法で、初診時の評価および経過観察を行い35以上を治癒として評価します。
「4点」左右さなく正常に動く
「2点」動くもまだ左右差あり
「0点」全く収縮しない
という3つに分類をして点数を合計します。
注意としては、2点の評価が先生ごとで異なるので、毎回同じ先生の評価は参考にあるが、評価者が変更になると点数が当てにならないことがある。
4点と0点の中間が2点という意味ではないところがその原因であり、4点正常、0点全く動かない間はどれを2点とするか評価が分かれるというところが原因です。
この柳原法は、簡易的であり患者さんの正確に予後を知りたいという正確性を知ることは難しいものの、経過を観察する上ではとても重要な評価法です。
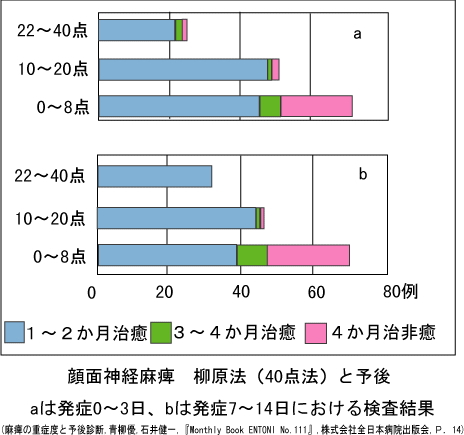
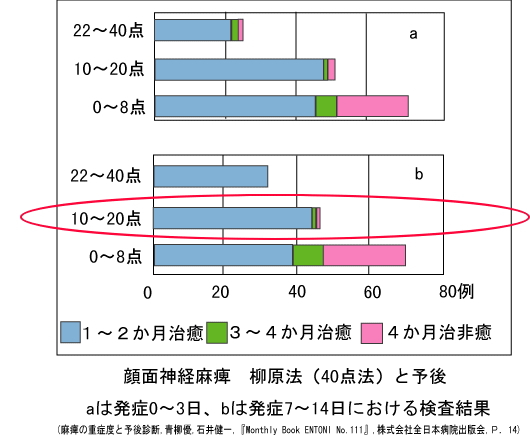
麻痺の経過は、7日頃に完成する症例が存在するため、発症0-3日では柳原法22点以上である症例でも予後の悪い例が存在します。
発症後すぐで軽症だと言われても、数日悪化傾向がある場合には、再び耳鼻科の担当医もしくはセカンドオピニオンとして別な治療が必要かを確認してみてください。
発症7日以降に22点以上であれば軽症と予測でき、充分な回復を期待できます。
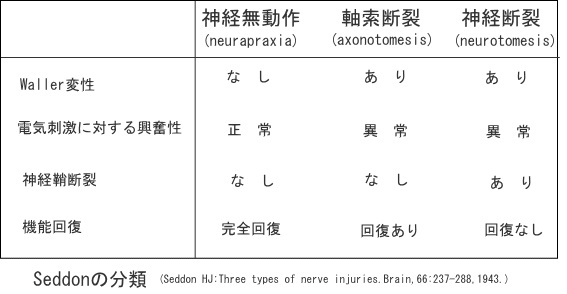
Seddonの分類

Sir Herbert Seddon
顔面神経麻痺の神経の損傷度合を分類したのがSeddon分類です。
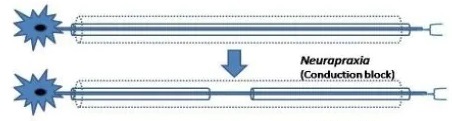
「神経無動作」これは正座の後の痺れを想像してください。
急激に圧迫が加わることで痺れが発症し、その後圧迫が解除されると痺れも回復する。これは麻痺でも同じことが言えます。急激に圧迫されることにより顔面神経麻痺が発症しているが、神経の損傷度合が小さい、もしくは全くないため、圧迫が解除されるにしたがい麻痺も「完全回復」となる。
「脱髄」(Neurapraxia)
これは顔面神経炎をおこしている状態。麻痺の程度も軽い。
 「軸索断裂」(Axonotmesis)
「軸索断裂」(Axonotmesis)
これは遡行変性 そこうへんせい(dying back)とよばれる変性です。栄養血管が圧迫されることによって、栄養失調が起こる。
そのために末梢側から変性が起きる。(末梢から中枢側に向かって変性が進行する)
末梢性顔面神経麻痺の多くは、「神経無動作」と「軸索断裂」が混在している状態です。
軸索断裂は回復はするが、完全回復とはいかない重症例ということが予想される。
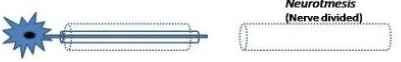
「神経断裂」(Neurotmesis)
ワーラー変性は神経の断裂です。神経断裂は、神経内膜と軸索が断裂されることです。
「軸索断裂」(Axonotmesis)
と
「神経断裂」(Neurotmesis)の違い
 「軸索断裂」(Axonotmesis)は、内膜が残っている状態です。
「軸索断裂」(Axonotmesis)は、内膜が残っている状態です。
そして、麻痺は末梢から中枢に向かって起きています。
この時の神経の回復も、末梢から中枢に向かって再生が起こります。
表情筋から膝神経節まではおよそ90mm。約3か月で再生します。
 「神経断裂」(Neurotmesis)は軸索と内膜の断裂です。
「神経断裂」(Neurotmesis)は軸索と内膜の断裂です。
内膜も損傷を受けたことで、迷入再生が起こります。
この時、再生した迷入再生は半永久的に存続します。
Sunderlandの分類
余談ですが、Sunderlandの分類というものがあります。これはSeddonの分類をさらに発展させて、神経束の損傷があるとステージ4となる。神経上膜を破るとステージ5の神経断裂となる。
しかし、これは同じ麻痺の分類でも顔面神経麻痺の分類には適さない。なぜならば「顔面神経には感覚神経(体性感覚線維)がない」「神経束構造が欠落している」という神経の構造が上肢、下肢とは異なるため。
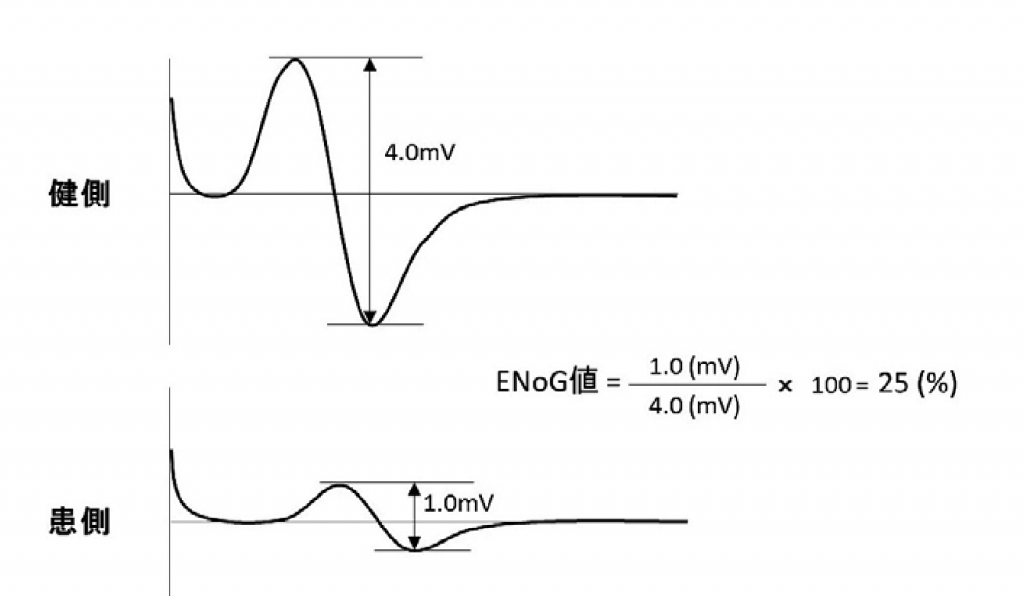
ENoG(電気生理学的検査)

『顔面神経麻痺に対する電気生理学的検査(大阪医科大学耳鼻咽喉科・頭頸部外科 萩森伸一日本耳鼻咽喉科学会会報2017年 120 巻 10 号 1266-1267)』 より引用
電気診断法には、神経興奮性検査(NET)、mazimal stiulation test(MST),electronneuro-graphy(ENoG)、磁気刺激誘発筋電図(TMS)、逆行性顔面神経誘発電位検査(AFNR)、瞬目反射(BR)などがある。
ここでは代表的なENoG(electronneuro-graphy)を紹介します。この検査は、軸索変性の評価に行います。発症から10 日から14日で計測を行います。
このENoGは40%以上の場合には4ヶ月を過ぎて病的共同運動の出現はしない。しかし、40%以下の場合には病的共同運動が出現しやすい。
脱髄のレベルでは健側と患側の振幅は差はないが、上記のグラフのように振幅が小さいグラフ(振幅低下)を示した場合には軸索変性があることがわかります。
軸索変性の程度は2種類で、「軸索断裂」と「神経断裂」に別れます。
当院でも1割程度の方が検査を受けており、千鳥橋病院、九州大学病院、福岡大学病院等で検査をされています。
検査の目的も予後(治る可能性はどれぐらいか)だけではなく、手術が必要かどうかの判定にも使用されています。神経変性の逃れた割合が40%であれば予後は良く、10%を切ると予後は不良というのが一般的な検査診方と考えられている。
上記の患者はENoGが5%で当院を訪れた症例だが、顔面神経麻痺の減圧術を受ける予定が別な病気が見つかり手術ができなかったため、当院で鍼治療をした経緯がある。6か月が経過して麻痺は完全回復し、若干の病的共同運動はあるものの非常に喜ばれた症例も経験。(今後症例は加筆予定)
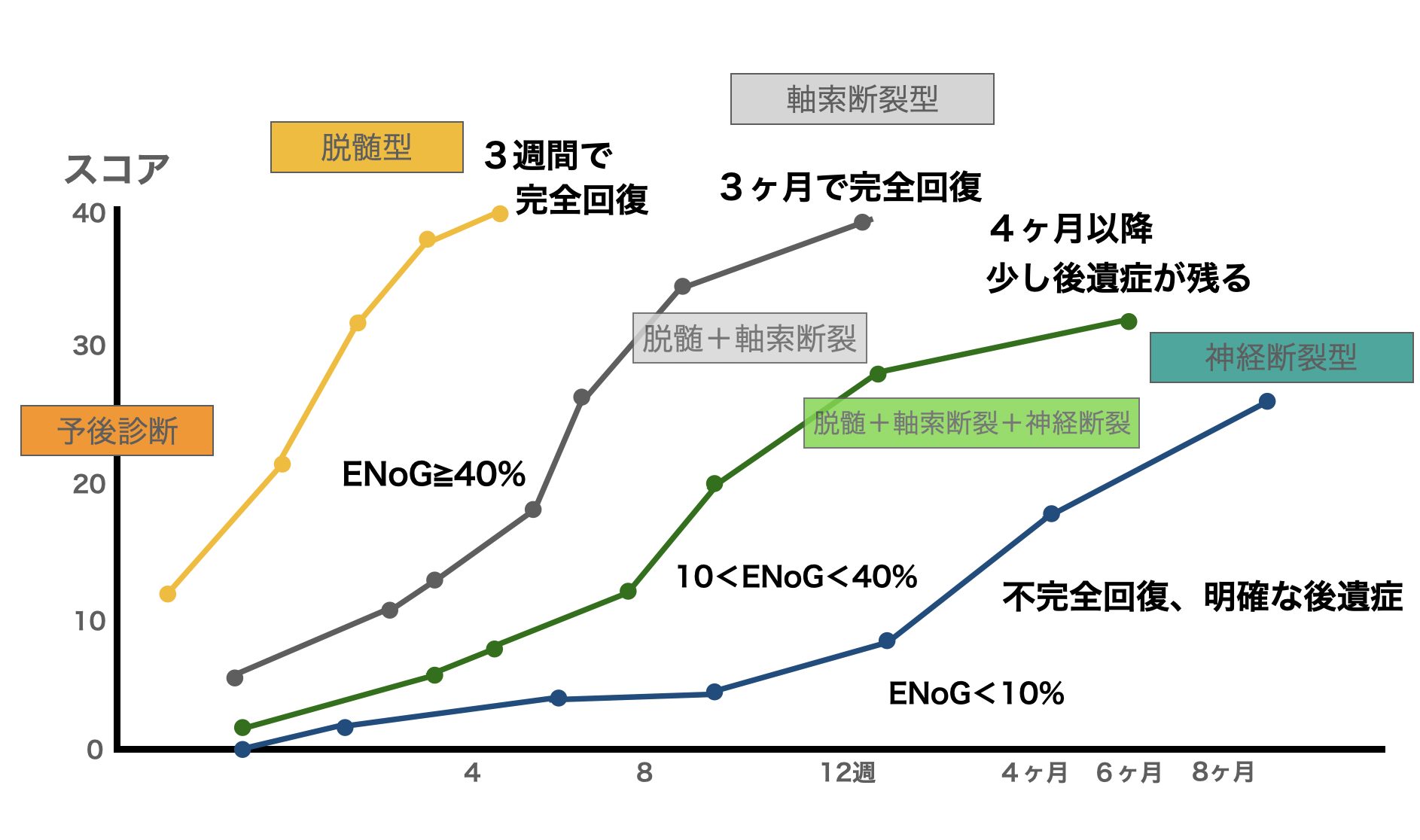 柳原法とENoGを組み合わせると、このような経過が平均的なそれぞれの経過となります。
柳原法とENoGを組み合わせると、このような経過が平均的なそれぞれの経過となります。
目安になるのが、発症4週間で柳原法で10点を超えてくるかどうか。
ここを超えてくると完全回復の割合は増えてきます。
一方でスコアだけでは見えない顔面神経という構造的な弱さを元々持っていることもあり、後遺症を完全に防ぐのは難しいこともわかってきています。
この後いよいよ、当院での鍼灸治療ではどんなことを意識して治療を行っているのか、ご説明いたします。

顔面神経麻痺に対する当院での治療
鍼灸治療とスーパーライザー
田中はり灸療院で行っている
顔面神経麻痺の治療
当院の顔面神経麻痺への考え方では、現代医学的な視点での鍼灸治療を行うため、基礎知識として上記のような医学書が中心になります。
1. 顔面部へ細い鍼を使用して、神経の回復を促す鍼治療
2.顔面神経麻痺リハビリテーション技術講習会(顔面神経学会主催)という医学会で推奨されているリハビリに準拠して、病的共同運動の予防。
ご自宅で可能なリハビリとして、最新のセルフケアのマッサージが特に推奨されています。
3. スーパーライザーを使用し星状神経節照射(SGB)を行い、交感神経の抑制を狙い全身の血流を上げ、患部の治癒力を促進する
4. 首、肩の凝り感が顔面神経麻痺後に強くなっている。また、側頭部の頭痛があるなど症状に合わせて鍼灸治療を追加
(マッサージの方法)
・強さに関わらず(強い・弱いにどちらでも良い)丁寧に縁を描く
・右手、左手で、左右に引き伸ばす(対象の筋肉が伸びるように)
・口の中に手を入れて表と中から刺激する
(日常生活での注意点)
・大きな顔の動きは控える。
(大笑い、あくびなど)
イメージを患者さんと共有する際の参考として、「モナリザのような微笑み」という「微笑」を推奨していて、あれ以上大きい動きは可能な限り避けてください、とお願いしています。
※鍼治療の中で大切なお約束として、発症6か月未満の症例に対し電気治療は行っておりません。
その他の鍼灸治療
東洋医学や中医学の考を元に鍼灸治療を行うケースでは、病因(病気の原因)はAの疾患(顔面神経麻痺)、Bの疾患(腰痛)と疾患は異なっても、体質を含め身体の状態が同じであれば同じ治療を行うのが原則です。(同病異治、異病同治)
この考え方は、不定愁訴のように実態を掴みにくい症状には得意な面を発揮しますが、顔面神経麻痺で「顔に治療をしない」という治療方法になります。
顔面神経麻痺に対する鍼治療に関しては、当院では現代医学的な考え方に基づく鍼治療、スーパーライザー、リハビリテーション実施を採用しております。
使用している鍼について
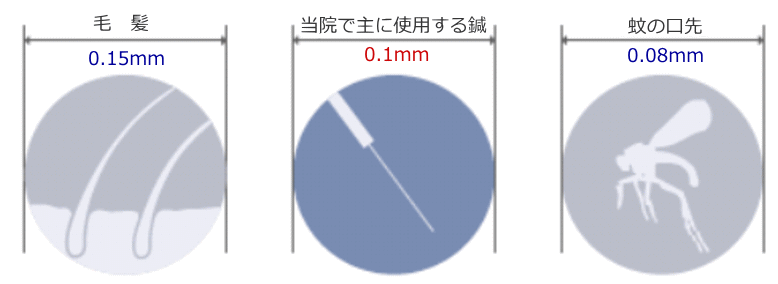
日本の鍼は非常に細い
鍼治療で使用する「はり(直径0.1mm)」は、鍼そのものが「注射針よりもずっと細い」のはもちろんですが、
毛髪(直径0.15mm)と比較してもさらに細いのが特徴的です。
※日本の鍼は中国の鍼と比較してさらに細いという特徴を持っています。
日本の鍼技術 管鍼法
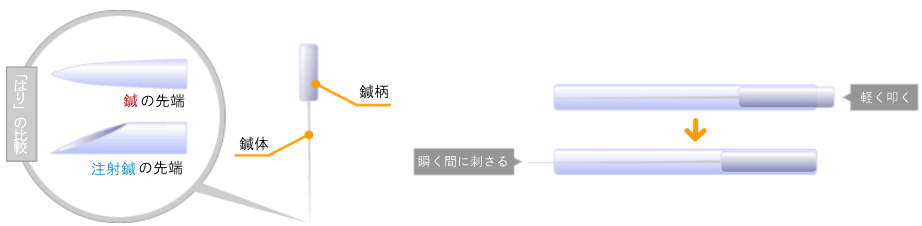 細い鍼を使用する際に、江戸時代から日本に登場したのが、管を使用して鍼を行う管鍼法という方法です。
細い鍼を使用する際に、江戸時代から日本に登場したのが、管を使用して鍼を行う管鍼法という方法です。
この管は「鍼管(しんかん)」と呼ばれる筒状の道具で、治療を行う際の操作性だけではなく。
鍼による痛みを抑える効果をもっています。
美容鍼のようにお顔にたくさん鍼が刺さっている状態をみたことがある方がいると思いますが、顔面神経麻痺の際には、お顔に鍼を行っていきます。
お顔は、痛覚もたくさん多い中で、痛みがなく鍼灸を行うことが可能なことは「鍼が細いこと」「鍼管を使用する」という2点が非常に大切になってきます。
使用鍼のシングルユース
(ディスポ鍼:使い捨て鍼)

世界的にエイズやB型肝炎・C型肝炎・メチシリン耐性黄色ブドウ球菌(MRSA)が引き起こす院内感染が大きな問題となっています。
患者さんの血液や体液が注射針などの医療器具に付着し、注射針を誤って指などに刺した医師や看護師が発病するといった報告もあります。
このような危険を減らすために、当院の医療器具のディスポ-ザブル化(一回使用し廃鍼)を徹底、医療機関の注射と同じ基準で、当院では衛生管理を重要視しております。
よりやさしく、より再現性のある治療へ
SUPER LIZERの併療

当院ではSUPER LIZER(東京医研社製)による近赤外線照射(直線偏光近赤外線療法)を鍼灸治療と併療して治療を行っております。
SUPER LIZERは多くの大学病院や開業医の先生方が、様々な科で多くの疾患・症状治療に使われています。
SUPER LIZERの特徴として
①近赤外線は身体の中に一番深くまで届く光
②直線偏光処理した光は傷を早く治す力がある
この二つの特徴を持つSUPER LIZERと鍼灸治療と組み合わせることで、より効果が発揮されます。
深達性
体内の水に反応しない特殊な光を放出することで、深部の神経節に照射(SGR:星状神経節近傍照射)を行い、星状神経節ブロック(SGB)と同様の反応を引き出すことが可能です。
全身の血流促進
星状神経節照射後の手と顔の温度変化
星状神経節近傍にスーパーライザーを照射し、交感神経の働き(過緊張状態)を抑えることで、次第に副交感神経の働きが優位になり、照射直後、照射15分後と皮膚温が上昇していきます。
初診料
| 初診料 | |
| 一般 | 2,200円 |
| 学生、未就学児 | 1,100円 |
治療費
| 治療費 | |
| 耳鼻科疾患 顔面神経麻痺・突発性難聴・耳管開放症など |
7,700円 |
| 一般治療 | 7,700円 |
| 学生 | 3,300円 |
※価格はすべて税込み価格です
※土曜日は、別途+1,100円頂戴いたします
※日曜日と祝日は休診日です

顔面神経麻痺の症例
当院を受診された方の中から、来院されたタイミングや顔面神経麻痺のタイプ別に分類を行い、特に特徴的な症例をご紹介します。
(尚、この症例は顔面神経麻痺の症例の一部ですので、さらに詳しい内容は、今後加筆を行い整理をしていきつつ、来院時の説明ではより具体的に多くの麻痺症例の動画を見ながら回復の過程など説明をさせていただきます)
症例1(Bell麻痺タイプ軽症)
44歳男性 発症1週間前
1週間前に発症。起床時に動かないことに気がつき病院を受診。
1週間のステロイドの点滴治療、当院へ来院。当日より飲み薬に変更。
当院受診時 顔面神経スコア22点 その他の症状 耳鳴り(高音)
発症初日から現時点(発症1週間)で麻痺スコア22点を超えていることより軽症例と推察。
「治りは良いと思います。」とお伝えして治療開始。
経過:1週間に2回の治療で2週間で治癒。(発症3週間)
治療を終えてコメント:
上記の図のように、発症1週間で顔面神経麻痺スコア22点あり、治りが良いことが予想されました。発症後すみやかにステロイド治療(点滴)を受けており、鍼灸治療後も急速に回復。
麻痺の程度も軽く、早期に病院での治療、鍼治療の開始と理想的な治療のタイミングだった考えています。治療の経過から典型的なBell麻痺タイプの症例と分類。完全回復。
症例2(Bell麻痺タイプ中等度)
58歳女性 発症1週間前
発症6日前に右耳周辺に痛みを感じ、少しずつ痛みが悪化。
発症3日前に美容室へ行き、目の重たさを自覚し、その後少しずつ動きが悪くなり、飲み物が口からこぼれるようになったため近医内科を受診。「ステロイド剤処方」される。
翌日、耳鼻科を受診「薬は昨日の内科の先生の処方のままいきます。Bell麻痺と考えて良いでしょう。」「頭痛も一緒にあるので、念のためにMRIを撮りましょう。」MRI検査の結果脳内に異常なし。
知人の紹介で当院を受診し、鍼灸治療開始。
顔面神経麻痺の程度は中等度と推察。「顔面神経麻痺に対して治療を行いながら、しっかり経過を観察していきます。発症して治療も早いこともあり、治癒を充分期待できると思います。」とお伝えして治療を開始。
経過:1週間に2回の治療で鍼灸治療開始2か月で治癒(発症より2か月+1週間)
治療を終えてコメント:
MRIで脳内に異常がなく、発症時より「ステロイド剤の内服」を開始しており、鍼灸治療後も急速に回復。当院ではこの症例と同じようなレベルの麻痺をよく経験しています。
顔面神経麻痺治癒後も、肩凝りや頭痛のケアで継続して定期的なケアを行い、その後も病的共同運動もなく完全回復。
症例3
(Bell麻痺もしくはHAV-1、ZSHと推察)
70歳女性 発症2か月前
(以前に反対側の麻痺を経験)
近医耳鼻科にて、ステロイド+抗ウィルス薬を処方。
耳鼻科より紹介で、脳神経外科でのMRI検査も異常なし。
発症から1か月までは病院での点滴治療を継続的に受けつつ、近くの整骨院で電気治療を週に2回受ける。電気治療を受けていると、以前顔面神経麻痺(16年前)を発症した側で違和感を生じてきたため、鍼灸治療のみを希望し、当院を受診。
当院受診時 麻痺スコア26点 その他の症状 なし
「顔面神経麻痺の初期の治療としては、薬の処方はしっかり受けて来られました。電気の刺激については諸説ありますが、当院でも電気治療、鍼通電ともに行っておりません。しっかり回復にむけて鍼治療を行っていく」旨を説明し治療を開始。
経過:週2回を5か月間→週1回を2か月→月2回を5か月間(合計1年)
治療を終えてのコメント:
顔面神経麻痺を以前経験されていることから、他の患者さんと異なる印象。「前回もゆっくり治りましたので」と、とても落ち着いて治療に通われていたことが記憶に残る方です。治療を継続する中で、通院当初はマスクとサングラスが定番のスタイルでしたが、麻痺の回復につれサングラス、マスクが取れていきました。また発症時には、「同居している孫が食事の時に私の顔を見てくれない」と話されていましたが、回復するにつれお孫さんとの会話も増え、いつもの日常に戻っていかれました。
1年という期間を要した理由として、発症時の麻痺スコアは不明ではあったものの、「ステロイド+抗ウイルス薬の処方」からみても麻痺の程度はある程度重症であった可能性が考えられました。ZSHという耳に疱疹はないが帯状疱疹ウイルスにより発症している場合には、Bell麻痺より重症化する傾向にあり、この症例も結果的にはZSHの可能性も考えられます。また、年齢的な要因も回復に時間がかかった理由の一つと考えられます。病的共同運動もなく、完全回復されました。
症例4
(Bell麻痺もしくはHAV-1、ZSHと推察)
41歳女性 発症6か月前
「頚に痛みがあり発熱もあったため、風邪かインフルエンザだと思っていた。」
軽い麻痺はあったが、発症が土曜日だったこともあり、月曜日に近医耳鼻科を受診。
ステロイド剤を2週間、ビタミン剤とともに服用。2週間以降はビタミン剤のみ。
発症から2か月頃
ビタミン剤のみの治療だけでは不安もあり、大きな病院を受診。
これまでの経過、治療についての質問に答えたところ、
「抗ウイルス薬は使わなかったの?」と医師に言われる。
「もう処方できる時期ではない。」と告げられショックを受ける。
発症から5か月頃より
目を閉じた際に、右の鼻唇溝周辺で筋肉の収縮が出始める(病的共同運動出現)。
また、眼の下で痙攣が出現。
発症から6か月で当院を受診
当院受診時 麻痺スコア 30点 その他の症状 病的共同運動
半年経過していることから、「麻痺の治療回復はやってみなければわからないが、発症1年以内であれば回復した症例もある」ことを説明し治療を開始。尚、病的共同運動については難しい旨を説明。
経過:約5日に1度の治療
治療を終えてのコメント:
病的共同運動は鍼灸治療中に1度も消えることはなかった。しかし、麻痺の回復とともに、目立ちにくくなった印象がある。病的共同運動の「ある」「なし」でいえば「ある」。程度は軽いため、恐らく迷入再生の数としては、それほど多くはないのではないか。それ以外の麻痺が回復するにつれて、表面を覆い隠すようにマスクをし、見た目の印象を目立ちにくくしていたのではないかと考える。
この患者さんの治療の経験が、改めて医療機関の対応を考えるきっかけとなりました。
患者さんは医師を信頼し任せるより他になかった、しかし経過が思わしくないことからネットで情報を検索した結果、
「もしあの時、抗ウイルス薬を処方されていたら…」という考えを抱くようになる。
次に訪れた病院で「抗ウイルス薬の処方はなかったの?」
この時の患者さんの心情を思うと、とても辛い、また、医療に携わる者として残念でなりません。
臨床をしていると、初診時に確定診断できる症例が非常に少ない、ということを実感します。
顔面神経麻痺はその典型例です。
顔面神経麻痺は、予後が良好な症例も多いため「ステロイド治療」を主体とする医師。
いや、予後不良な症例も少なからず存在するため「抗ウイルス薬」を処方しておこうと考える医師。
どちらを第一選択とするかは未だに議論が尽きない点であり、医師の経験測に頼らざるを得ないのが現状です。
結果論では何とでもいえる中ではありますが、せめて、もう少し患者さんの気持ちを慮るような言葉かけはできないものだろうか、と思うのです。
当院でも、このような患者さんを経験することは少なくありません。
このようなケースからも、患者さんとしては予め出来る限り多くの情報を集め、なるべく後悔のない選択をして欲しい、と思います。
症例5
(Bell麻痺もしくはHAV-1、ZSHの中等度と推察)
40歳女性
発症1か月半前
(以前、同側の顔面神経麻痺を経験)
麻痺の発症と右耳の痛みで発症。(右耳の痛みは手を置かないといけない程の痛み)
①近医の耳鼻科を受診。「Bell麻痺でしょう。」とステロイドを処方される。
以前に同側の顔面神経麻痺を経験しており、その顔面神経麻痺時の経験があったことから、「今回の顔面神経麻痺より重症なのに、Bell麻痺ってことはない。」「これはまずい。」と自己判断。その日のうちに別の耳鼻科を受診。
②次の耳鼻科では「耳の痛みもあったことから、Hunt症候群も疑いがあるため抗ウイルス薬を処方。」
1週間通院。その間、発疹はない。(抗ウイルス薬を処方された場合、発疹が薬により抑制され出ないとする文献もある)
③大きな病院へ転院(1か月間)
抗ウイルス薬処方、ブロック注射などを受ける。
④退院後、ペインクリニックで星状神経節ブロック注射を受けながら当院で鍼治療
当院受診時 麻痺スコア14点 その他の症状 なし
経過:北九州より週2回通院 その間毎日ペインクリニックで星状神経節ブロック注射を受ける
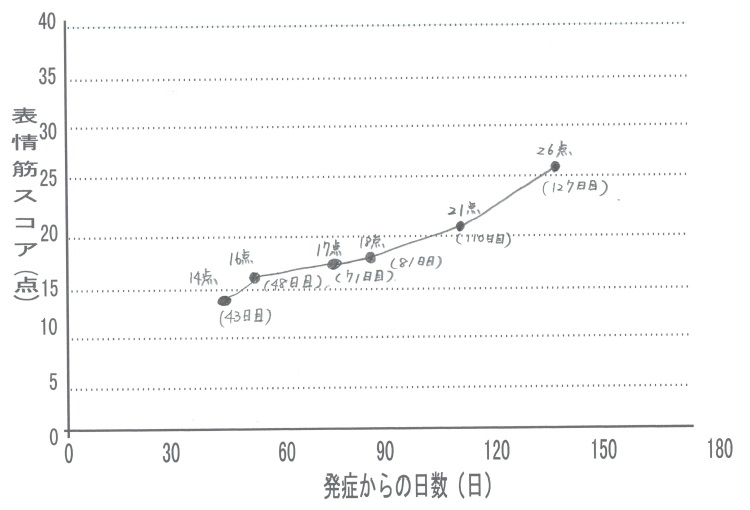 3か月間の治療で麻痺スコア26点まで回復。そのタイミングで職場復帰を決断され、通院の距離もあることから通院が難しいため、当院での治療は中止。
3か月間の治療で麻痺スコア26点まで回復。そのタイミングで職場復帰を決断され、通院の距離もあることから通院が難しいため、当院での治療は中止。
治療を終えてコメント:
症例4とは異なり、患者さんの経験が活かされた症例といえる。同じ症状であっても医師による対応、診断も異なるため、薬の選択が変わる。どちらが正解とは言えず、結果的には自分が決断して治療を受けることができているため、経過に対する不満はないように感じた。「やるべきことはやった。」という印象を受けた。
その他の症例 ライム病疑い、Hunt症候群、ENoG5%の症例などの特徴的な症例なども今後追記予定です。
FAQ
よくあるご質問
よくあるご質問
- 顔面神経麻痺のガイドラインにおいて推奨されている初期治療は何ですか?
- 顔面神経麻痺のガイドラインにおいて推奨されている初期治療は、ステロイド薬の投与です。特に発症早期にステロイドを投与することで、炎症を抑え、神経の回復を促進します。高ウイルス薬との併用もあります。
- 「顔面神経麻痺における柳原法とはどのような評価法ですか?」
- A.柳原法は、顔面10箇所の表情筋の動きを4段階で評価し、合計40点満点で麻痺の程度を評価する方法です。
左右差を考慮し、各項目の点数を合計することで、麻痺の程度を客観的に把握できます。
この際、「0は全く動かない」「4は左右差がある」ここで評価者によって差が生じてしまうのが「2」です。
そのため、誰が評価したのか。どの時点で評価したのか。点数は本来上がったり下がったりするものではなく、横這いを経て、回復に伴って右肩あがりで上昇します。
それが評価者によって「辛口か」「甘口か」によって点数には差が出る。大切なことは評価者によって点数にばらつきがあるが、同じ評価者の点数の情報は意味がある。
「点数によって一喜一憂しないという姿勢が大切です」
- 電気生理学的検査 (ENoG) で何パーセントであれば、手術を検討する必要があるとされていますか?
- A.はい。全て無料となっております。
- 会員登録は無料ですか?
- A.電気生理学的検査 (ENoG) で神経の機能が10%以下の場合、重症と判断され、手術を検討する必要があるとされています。手術は神経の圧迫を解除し、回復を促すことを目的とします。会員登録は無料ですか?

この際に手術に至るまでの順序ですが、
①Bell麻痺もしくはHunt症候群により見た目で重症が確認される
②ステロイド、抗ウイルス薬の治療を開始
③発症後10日から14日の間に計測を行います。(この時期に軸索変性が完了するため、正確な予後診断が可能になるとされています)
発症から1週間(7日間)でENoG検査を行うと、軸索変性が未完成である可能性があり、誤って予後良好と診断してしまう恐れがあるため、注意が必要です
④電気生理学的検査 (ENoG) で神経の機能が10%以下の場合、重症と判断され、手術を検討する
あくまでこの際に大切なことは手術を検討するということです。選択肢の一つにあがる。
当院で信頼している耳鼻科の先生は「見た目で重症」かつ「電気生理学的検査 (ENoG) で神経の機能が10%以下」かつ「全く改善の兆候がない」
逆に言えば、この兆候があるなら手術はしない。もちろん選択するのは患者さんご自身ですので、「私は手術を受けない」という選択も「受ける」という選択も患者さんご自身が持っています。
- 鍼治療は顔面神経麻痺の治療において、どのような効果が期待されますか?
- 鍼治療は顔面神経麻痺の治療において、表情筋の違和感や麻痺の遅延化などを軽減し、患者さん自身がセルフケアを行いやすい状況を作ることが期待されます。また、血行促進やリラックス効果も期待できます。
- 顔面神経麻痺の鍼灸治療におけるエビデンスとガイドライン上の位置付けは何か?
- 最新の診療ガイドラインの内容と、顔面神経麻痺の病態変化の理解に基づいて構築されます。
1. ガイドライン上の位置付けと鍼灸治療の基本的な考え方
•2011年の麻痺診療手引きでは、鍼灸治療は有効性が立証されていないため「推奨しない(グレードC2)」とされていました。
•しかし、2023年版の顔面神経麻痺診療ガイドラインでは、鍼灸治療が「麻痺の回復を早める可能性」および「後遺症を軽減する可能性」の2点において「弱く推奨(Weakly Recommended)」**と記載され、大きな前進となりました。これにより、ベル麻痺、ハント症候群、外傷性麻痺の治療フローチャートにも鍼灸治療が明記されています。
•顔面神経麻痺の治療目的は、以前の「神経再生促進」から「神経再生の抑制を通じた後遺症の予防・軽減」へとパラダイムが変更されています。鍼灸治療もこの新しい考え方に基づき、後遺症を予防し、患者のQOL(生活の質)向上をゴールとする必要があります。
•患者の重症度によって予後が異なるため、予後良好な患者(全体の6~7割が自然治癒するとされる)と、予後不良で後遺症が出やすい患者(3~4割)を見極めることが重要です。2. 標準的な鍼灸治療の要点
鍼灸治療は、患者の病期(急性期か慢性期か)、重症度、および症状に合わせて調整されます。
•顔面部への鍼治療
◦表情筋の走行にある経穴(例:市販、下関、大迎、陽白、承漿、地倉、頬車、太陽など)に対し、**浅く(3~5mm程度)置鍼(10~15分程度)**を行うのが一般的です。これは筋肉の拘縮を緩め、こわばりや突っ張り感を軽減することを目的とします。
◦鍼通電療法については、2011年版のガイドラインでは「後遺症を助長する恐れがあるため行わないよう勧められる」とされていましたが、2023年版ではこの文言が削除されました。これは、低周波通電療法に関してポジティブな報告が増えてきたためです。
◦ただし、強い筋収縮を伴う通電(顔面神経全体を動かすような刺激)は、病的共同運動を助長する可能性があるため、特に発症初期から避けるべきという考えが主流です。通電を行う場合は、その時期、強度、周波数、目的を明確にする必要があります。
•手足の末梢への鍼治療
◦顔面部の血流改善やストレス緩和(自律神経系への影響)を目的に、手足の末梢にある経穴(例:合谷、足三里など陽明系のツボ)も用いられます。両手両足への施術も考慮されることがあります。
•全身状態の改善
◦麻痺患者は患側(麻痺側)の首や肩のこり、頭痛、その他の不定愁訴を訴えることが多いため、それらに対する治療も行い、患者のQOL向上を目指します。
- 顔面神経麻痺のリハビリにおいて、初期(急性期)に避けるべきことは何ですか?
- A.顔面神経麻痺の初期(急性期)には、顔面を強く動かすリハビリや、100面相のような表情を作る運動は避けるべきです。これらの運動は神経に負担をかけ、病的共同運動を悪化させる可能性があります。また、電気刺激も禁忌となっているため低周波治療なども病的共同運動に対する懸念があります。
そのため、当院では顔面神経麻痺に対しては鍼通電は採用しておりません。
- 病的共同運動とは何ですか?また、その原因は何ですか?
- 病的共同運動とは、顔面神経麻痺の後遺症として、ある筋肉を動かそうとすると、別の筋肉も無意識に動いてしまう現象です。これは神経の再生過程で、間違った神経同士がつながってしまうことが原因です。
- ボツリヌス毒素 (ボトックス) は、顔面神経麻痺のどのような症状に効果がありますか?
- ボツリヌス毒素 (ボトックス) は、顔面神経麻痺の後遺症である病的共同運動や顔面拘縮(こわばり)の軽減に効果があります。
ボトックスを注射することで、過剰に緊張している筋肉を緩め、症状を改善します。
こちらはすでに回復が鈍化し慢性期に入った際の医療手段であり、ボツリヌス毒素で治療ができる専門の医師を頼る必要があります
【顔面神経麻痺 担当鍼灸師】
|
|
| はり師 きゅう師 あん摩・マッサージ・指圧師 大阪府出身 森ノ宮医療学園専門学校 鍼灸学科卒業 京都佛眼鍼灸理療学校 専科卒業 |
| 所属団体 JISRAM(日本生殖鍼灸標準化機関) 日本鍼灸師会 全日本鍼灸学会 福岡県鍼灸師会 福岡市鍼灸師会  |
 竹永百華Momoka Takenaga |
| はり師 きゅう師 福岡県出身 福岡医療専門学校 鍼灸科卒業 |
現在は、当院へ新患の患者さんは年間600名を超える方が来院されますが、そのおよそ4分の1が耳鼻科疾患です。
当院での治療が皆様の一助になれるように、真摯に臨床に取り組んでまいります。

 田中はり灸療院 遠藤彰宏 竹永百華
田中はり灸療院 遠藤彰宏 竹永百華
その他,当院の専門分野
妊娠出産に必要な育卵鍼灸
妊娠・出産のために必要な卵子の質の向上
排卵・採卵前の約4か月前から準備
鍼灸✖️スーパーライザー
 着床鍼灸・妊娠維持
着床鍼灸・妊娠維持
「子宮血流の増加」「免疫能へ変化」
凍結胚移植1か月前より準備
移植前後の治療を含め
妊娠週数 8-12週の卒業を目指す
 男性不妊のための鍼灸治療
男性不妊のための鍼灸治療
 椎間板ヘルニアによる
椎間板ヘルニアによる
「痛み」「痺れ」を改善
 ぎっくり腰・急性腰痛
ぎっくり腰・急性腰痛
鍼灸こそがぎっくり腰に対する
最高の治療
1-2 回の治療で改善
 「膝痛」「変形性膝関節症」
「膝痛」「変形性膝関節症」
 「四十肩」「五十肩」
「四十肩」「五十肩」
 電気を流す美容はり
電気を流す美容はり
「全身の調整」×「美容はり」
田中はり灸療院のSpecial
 逆子の鍼灸治療
逆子の鍼灸治療
 突発性難聴の鍼灸×レーザー照射
突発性難聴の鍼灸×レーザー照射
内耳循環に集中させ改善を狙う
聴力固定までに行いたい
耳鼻科との併用療法



 遠藤彰宏
遠藤彰宏